あなたのカラダをスキャンしますあなたのカラダをスキャンします
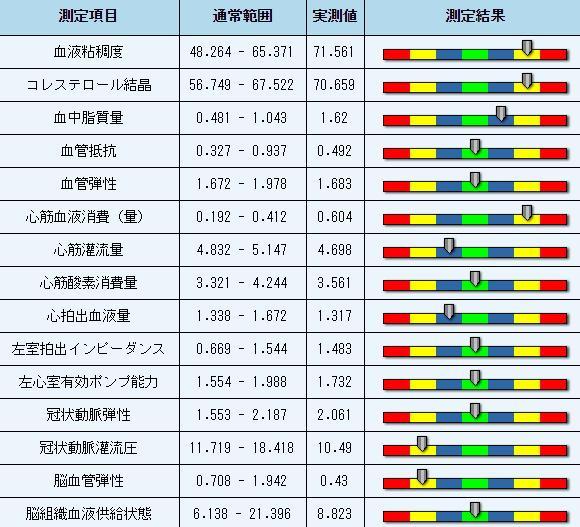
 血液の固まりやすさ・さらさら度・ねばねば度・ドロドロ度を表します。
血液の固まりやすさ・さらさら度・ねばねば度・ドロドロ度を表します。
ヘモレオロジーの基本指標は、血液分子の内部摩擦を意味します。過粘稠状態:血液粘度が高く、血流が影響を受けます。高粘度を伴う高血圧の患者さんは、脳卒中やその他、脳血管発作を患っている傾向にあります。高粘度を伴う冠状動脈性疾患の患者さんは、心筋梗塞などの傾向があります。血管内の血流は、層状流という層流状態にあります。流れは血管壁付近では遅くなり、中央で最速となります。このように、せん断速度が大きいほどスロープが大きく流れが速くなり、血液粘稠度が低くなります。せん断速度が小さいほどスロープが小さく、流れが遅くなり、血液粘稠度が高くなります。
1) 原発性高コレステロール血液・軽度のアテローム性動脈硬化症の前兆・血流うっ帯型狭心痛・痰うっ血型狭心痛などで増加がみられます。
(2) 免疫低下・栄養失調・心機能不全・気虚と陰虚型狭心痛・陽気欠乏型狭心痛などで減少が見られます。
血中脂質量異常は、原発性異常と続発性異常に分けられます。
1. 原発性高リポ蛋白血症: 一部の環境的要因 (食事療法・栄養素・薬物など)や原因不明の遺伝子突然変異により引き起こされた高リポ蛋白血症を意味します。
2. 続発性高リポ蛋白血症: 糖尿病を起因とする高脂血症・甲状腺機能不全・ネフローゼ症候群・慢性腎不全や急性腎不全などの、系統疾患や薬物を原因とする高脂血症を意味します。
(1) 特発性高脂血症・アテローム性動脈硬化症・血流うっ帯型狭心痛などで増加がみられます。
(2) フェライト免疫低下・気虚と陰虚型狭心痛などで減少が見られます。
(3) 大脳動脈酸素含量の低下・軽度の虚血性脳血管疾患の前兆で減少が見られます。
血管の長さに正比例し、血管の口径に反比例します。中度収縮期や拡張期・血圧・軽度の高血圧・心臓と脾臓をともに欠乏した不眠症・痰熱内部錯乱型不眠症などで増加がみられます。
収縮期拍出中の動脈血管弾性の拡大範囲を意味します。
要因:
(1) SV(1回の拍出量)。SVが大きいほどFEK(カリウム排泄率)が大きい。
(2) 排出速度。排出速度が速いほどFEKは小さい。
(3)血管弾性の低下。SVの低さ、排出速度の速さ、FEKの少なさで血管硬化の可能性をみることが可能です。単一のパラメータでは判断しません。血管弾性の増加は、中度収縮期血圧・軽度拡張期血圧・軽度に増加した脈圧や若干高い血圧に見られます。 又、軽度のアテローム性動脈硬化症・冠状動脈性疾患・血流うっ帯型狭心痛・陽気欠乏型狭心痛などで減少が見られます。
心臓の冠動脈かん流の1分当たりに必要な血液量。
心臓の冠動脈かん流の1分当たりに流れている実際の血液量。
心臓の1分あたりの酸素消費量(ml)。
要因: 3つの側面
(1) 心拍数: 心拍数が速くて、HOVが大きい
(2) 肺炎の収縮性:肺炎収縮性が強くて、HOVが大きい
(3) 肺炎の収縮時間: 収縮時間が長いほど、HOVが大きい
このように、低い酸素消費と高い心仕事が最善の状態となります。
心臓のそれぞれの鼓動により産出された血液量
要因: 5つの側面
(1) 有効循環血液量 (BV): 血液量が不十分のとき、循環された血液量が少なくてSVが減少
(2) 肺炎の収縮性の弱化: 収縮性が低くて、圧が低いので、拍出された血液量が減少する
(3) 心室充満の範囲: 肺炎の弾性の範囲で、充満の度合いが大きいと収縮が大きくなり、SVが増加。通常の心腔の容量は173mlだが、全ての血液が拍出されるわけではなく、左心室の血液量は、全体の容量の約60% -70%にあたる125ml前後です。通常、日本人の平均SVは、80-90mlです。
(4) 周辺血管抵抗(PR)のサイズ。PRが大きい場合、SVが減少。PRが小さい場合、SVが増加。
(5) 心室壁運動
心室が収縮するとき、肺炎は協調された運動を行います。肺炎の収縮が協調されていないと、SVが減少します。例えば、肺炎梗塞の患者さんは、一部、梗塞を患っている方もいますので、肺炎の収縮性は不一致になりSVが減少します。しかし、通常では心室壁運動が異常であることはありません。
左心室流出経路の抵抗状態の指標
要因:
(1) 流出経路に外傷があるかどうかという行為。大動脈口狭窄症やその他の状態でVERが増加する可能性があり
(2) 流出経路に外傷がない場合でも、大動脈血液の排出速度が遅いのでVERが増加します
(3) 血管抵抗全体が大きい場合
左室の血液の有効ストロークの収縮力の値
普通の方: 1.8キログラム。ポンプ動力が弱く収縮が大きくないので、肺炎の線維に問題がある場合があります。ポンプ動力が強く収縮性が良いので、拍出された血液量が十分です。
要因: 4つの側面
(1) 心室充満の範囲: 弾性の範囲で、充満の度合いが大きいと収縮性が大きくなる為、充満の度合いと収縮性は正比例します。範囲外の場合、心筋は大きく拡大するものの収縮性が減少します。このように充満の正確な値が、収縮性に影響を及ぼす要因となります。
(2) 有効循環血液量 (循環された血液量 BV): 循環された血液量が少ないと、充満が不十分になり収縮性はない。循環された血液量が十分で充満状態だと収縮性が大きい。
(3) 肺炎層自体の機能状態: 肺炎層の外傷の有無。例えば、肺炎。 肺炎の細胞が損傷していて、肺炎の弾性が減少しているので、収縮性が低くなります。
(4) 通常の血液度合いと肺炎層自体の酸素供給: 血液と酸素供給が不十分なので、収縮性が低くなります。肺炎の酸素消費: 心臓の1分当たりの酸素消費ミリリットル値。
生命力の源泉は心臓で、体に栄養を与える血液は、絶えず心臓の鼓動によって流れます。しかしながら、心臓も栄養のある血液を要求します。冠状動脈、すなわち心臓にある3つの血管が、それぞれ血液と酸素を心臓に供給します。冠状動脈は、心臓に血液を供給することに特化した動脈です。コレステロールやその他の物質が血管に蓄積されると、血管空洞が狭まるか遮断され、血流は狭くなり遮断され、心虚血 や冠状動脈性疾患、すなわち、冠状動脈アテローム性動脈硬化症という一連の症候を引き起こします。冠状動脈性疾患は、冠動脈心疾患とも呼ばれます。過度の脂肪沈着は、アテローム性動脈硬化症 や弾性弱化という結果を伴います。動脈血管壁誘発の心血管や脳血管疾患による人間の死亡率は、人口全体の死亡率の過半数を超過しています。
冠状動脈の弾性弱化を招く危険要因: 高脂質症・喫煙・糖尿病・肥満・高血圧・運動不足・ 精神的疲れ・冠状動脈性疾患の家族歴・経口避妊薬など。
冠灌流圧 (CPP) は、冠血圧を引き起こす圧力勾配を指します。心臓の機能は、血液を体中に灌流することです。ただし、心臓自体の心筋(心筋)自体は、それ自体の筋肉機能のために供給されなければなりません。心臓には冠状血管から血液が供給されるため、CPP は冠状血管内の血圧です。冠状血管内の圧力が低すぎると、心筋の虚血(血流の制限)が起こり、その後の心筋梗塞や心原性ショックにつながる危険性があります。
脳を管理している脳動脈や頚動脈に外傷がある場合、頭蓋内の血液循環異常や脳組織の損傷につながります。硬化された脳血管は弾性が弱まり、血管空洞が狭まりますので、脳血栓になりやすくなります。脳動脈硬化症を患っている患者さんが過剰に飲酒した後、血圧が急激に高くなり血管が破裂する場合があり、脳出血を発症する傾向があります。アルコールを飲んだ後、血液中のアルコール濃度は30分で限界に達することもあります。アルコールは血管壁を直接刺激し弾性を失わせるだけにどとまらず、肝臓を刺激しコレステロールとトリグリセリドの合成を活性化させます。このようにしてアテローム性動脈硬化症や脳血管アテローム性動脈硬化症につながります。脳血管疾患は、それぞれの過程により、急性脳血管疾患と慢性脳血管疾患に分けることができます。急性脳血管疾患には、一過性虚血性発作・脳血栓・脳塞栓・高血圧性脳症・脳出血・くも膜下出血などが含まれます。慢性脳血管疾患には、脳動脈硬化症・脳血管認知症・脳動脈盗血症候群・パーキンソン病などが含まれます。一般的に知られている脳血管疾患は、急性脳血管疾患を意味します。急性脳血管疾患は人命を危険にさらす場合が多く、容易に注意を喚起する事ができます。慢性脳血管疾患は病状が長期にわたるため、気づかない場合が多々あります。
脳組織の血液供給は、主に脳を管理する脳動脈や頚動脈に依存します。脳血管疾患は、それぞれの性質により2つのカテゴリーに分けることができます。その1つが虚血性脳血管疾患で、もう一方は出血性脳血管疾患です。診療所において虚血性脳血管疾患の症例はありふれており、脳血管疾患を患っている患者さんは全体の70%から80%を占めます。 脳動脈硬化症やその他の理由により、脳動脈の血管空洞が狭まり血流は減少、または完全に遮断されます。脳血液循環には障害が起き、脳組織が損傷しますので、一連の症候が起きます。出血性脳血管疾患は、主に長期高血圧・先天性脳血管奇形やその他の要因を起因とします。血管破裂・流血・脳組織圧迫や遮断された血液循環により、患者さんには、頭蓋内圧の増加・失見当識やその他の症候がよく見られます。このような患者さんは、脳血管疾患を患っている患者さん全体の20% から30%を占めます。
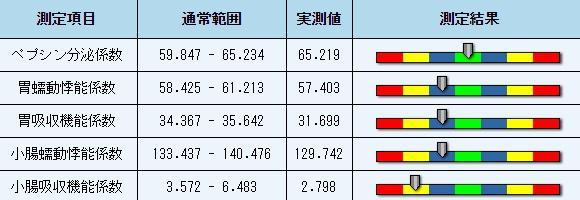
胃には2種類の導管腺があり、その1つは胃腺で主に消化液を分泌します。もう一方は噴門腺で、噴門の粘液を保護するために主に粘液を分泌します。胃腺は3種類の細胞で構成されています。胃腺頸部粘液細胞、主細胞と壁細胞で、胃腺頸部粘液細胞は粘液を分泌し、皮質の表面と皮質下に位置します。主細胞は消化液を分泌し、腺の中央と頸部粘液細胞下に位置します。また消化液は主にペプシンを含みます。壁細胞は塩酸、すなわち胃酸を分泌し、噴門の閉鎖部である胃の最深部に位置し、腺腔と伝達する多くの小導管を含みます。
胃壁上に斜紋・環状と縦走平滑筋があり、これらが収縮や弛緩することで、胃は蠕動が可能となります。胃蠕動は、処理を進めるために食品をすりつぶすとともに、食品を薄粥という糜粥の一種にするための胃液としての役割も担います。そして幽門を通じてまとめて小腸から糜粥が拍出されます。食品が胃の中で処理される時間は様々です。炭水化物食品の処理時間は蛋白食品の処理時間より短く、脂質や油質の食品は処理が最もかかるので油質の食品を食べた後は簡単に空腹にはなりません。食品は胃運動 (蠕動)や胃 液(粘液・胃酸・プロテアーゼなど)により事前に消化されており、ペースト(糜粥)を形成するために胃によって分解されます。その後3-4時間くらいで小腸(十二指腸・空腸や回腸含む)に入ります。
胃粘膜内の胃腺は、無色で透明な酸性胃液を分泌します。また、成人の胃腺は、1日あたり、1.5-2.5リットルの胃液を分泌できます。胃液は主に3つの主要成分を含みます。それはペプシン、塩酸と粘液です。ペプシンは食品内のタンパク質をプロテオースとプロテアーゼなどの小さな分子に分解することができます。胃酸は塩酸です。胃酸は無活性のプロテアーゼを活性ペプシンに変更することができ、胃に入りこむバクテリアを食品で消滅させる機能ができるので、ペプシン用に最適な酸性環境を作り出す機能があります。胃酸は小腸に入った後、膵液や胆汁、小腸液の分泌を刺激することができます。胃酸が作り出す酸性環境は、小腸が鉄分やカルシウムを吸収することを手助けします。また胃粘液は潤滑液としての役割もし、胃粘膜用に食品の損傷を減少させることができます。また、胃のための保護効果を有しているため、胃酸の糜爛や胃粘膜用のペプシンも減少させることができます。
小腸蠕動は固有の運動であり、主に環状筋との律動性収縮、弛緩の交代運動状態にあります。
機能:糜粥と消化液が化学的に消化できる様、混ぜます。吸収を活性化させるために、腸壁付近で糜粥を作ります。その為、血液の逆流とリンパを活性化させるために腸壁を圧搾します。
(1) 砂糖: 砂糖は一般的に吸収される単糖に分解され吸収されます。又、わずかですが二糖類としても吸収されます。
(2) タンパク質: 50-100グラムのアミノ酸・微量のジプペチドとトリペプチドが毎日吸収されます。
(3) 脂質: 混合型の小さなミセルが微絨毛に辿り着くと腸内には胆汁塩が残り、脂質消化産物(脂肪酸・モノグリセリド・コレステロールとリゾレシチン)が細胞に分散されます。そのなかの中短鎖脂肪酸(<10-12C) はエステル化を必要としない為、絨毛の毛細管内に直接分散されます。その他の脂質消化産物は小胞体内でエステル化され、トリグリセリド(長鎖脂肪酸 + グリセリド)・コレステロールエステルとレシチンを形成します。当該消化産物は、アポタンパク質・アポリポタンパク質 (腸管上皮細胞により合成) と結合し、乳糜脂粒となります。乳糜脂粒は、更にCG内の分泌顆粒に詰め込まれ、エキソサイトーシスが胸管に入れるように促します。そしてリンパ管に吸収されて、最後に血液循環に入ります。
(4) 水の吸収: 水は、腸(浸透)内で栄養素と電解質が吸収されることで形成される浸透圧 勾配により吸収されます。
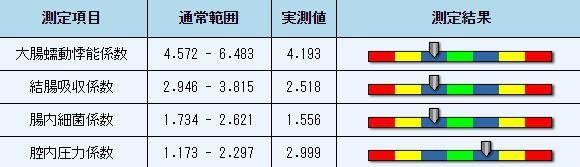
大腸は小腸と似た部分運動と蠕動運動をしますが、速度は遅めです。大腸の主機能は水分の吸収並び便の一時的な保存になります。もし、腸の蠕動速度が遅すぎれば、便の水分を過剰に吸収してしまい便秘の原因となり、排便回数の低下、排便量の低下、硬便、など排せつのトラブルにつながります。
結腸は水分並びに電解質の吸収機能を担当しており、また電解質濃度を調整します。脂肪の一部は結腸にて加水分解され、上行結腸で吸収、細胞内のカイロミクロンを形成し、基底膜に放出されます。結腸のそれぞれの部分の吸収能力は横行結腸、下行結腸. 病理学上の要因となり、大腸炎などは結腸の並びにナトリウムイオンの吸収能力を低下させます。
腸内細菌は腸内環境を酸性にする場合があります。腸内を酸性にする事で自身の成長を促進し、有害な細菌の成長を抑制することで腸内を健康に保ちます。通常、人体の中の善玉細菌と悪玉最近はバランスが取れていますが、バランスが崩れた場合は病気が待ち構えていることになります。下痢、便秘、消化性潰瘍、硬変患者の場合、腸内細菌の減少が見られ有害な細菌が増加しています。
腸内鼓腸(胃腸にガスがたまること)は次の様な原因があります。 1)食品の発酵。通常、回腸や結腸の中に大量の細菌が存在しますが、腸内の糜粥が何らかの理由で長期間とどまった際、細菌活動により糜粥の発酵が起こり、大量のガスが発生。腹部が膨満します 2) 吸い込んだ空気 3) 腸内ガス吸収壁は通常の場合、腹部導管で吸収されます。疾病により腸内の血行に障害が起き、腔内のガス吸収能力が低下すると鼓腸症となります 4) 腸内ガスの排出が何らかの理由で妨げられた時。腸内蠕動運動が低下、または消失した際に腸内から対外にガスを排出する事が出来なくなった事による腹部膨満など。
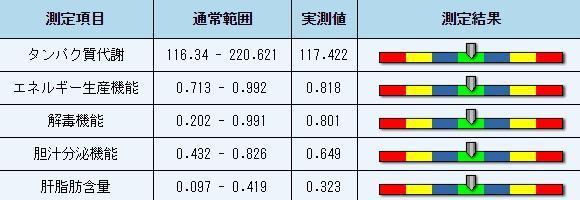
食品内のタンパク質は消化された腸管に吸収されて、転化と再生成を行うために肝臓に送られます。異なる型のアミノ酸は必要な細胞を製造するために、様々なタンパク質から生成されます。さらに肝臓は無用なタンパク質をアミノ酸へと分解し、腎臓や腸管から排泄されるために、最終的に尿素へ変更されます。
炭水化物が消化された後、肝臓は細胞に必要なエネルギーを生産するために糖分の代謝を行います。それから脂肪用として過剰な糖分をグリコーゲンへと変換します。 脂肪質の食品が消化された後で、肝臓はさらに脂質をエネルギーへと変換します。
食物は消化や代謝過程において多少の毒素を生成します。肝臓は、酵素の解毒と同様に危険物質(アルコールとアンモニア)を無害の物質(尿素・水や二酸化炭素など)へと分解するために解毒を実行し、体外へ排泄させます。
胆汁は肝臓の代謝の最終の産物で,持って消化する脂肪の役割はおよび人体を促して脂肪溶性のビタミンのA、D、E、Kの吸収に対する。 すぎる胆汁は送って胆 は貯蔵した,用意するため効用がほしかった。
肝脂肪含量が湿重量の5%、または顕微鏡の下で肝生検が脂肪滴を有している肝臓細胞の単位面積1/3を超過する場合、その肝臓は脂肪肝と呼ばれます。脂肪肝は様々な原因により、肝臓細胞内に脂肪が蓄積されることを意味する肝臓脂肪変性としても知られています。健全な人が健康的な食事を摂取するときに、肝脂肪含量は肝臓の重さの5%とされています。B-USは、肝脂肪含量が30%を超過した脂肪肝を検出することができます。
脂肪肝は過栄養性脂肪肝、アルコール性脂肪肝、糖尿病脂肪肝に分けられます。これらが、脂肪肝でよくある3つの原因です。さらに栄養障害脂肪肝、薬物性脂肪肝、急性妊娠脂肪肝などがあります。脂肪肝の症候は、何でしょうか?軽度の脂肪肝を患っている人には、不快を全く感じないこともあります。中等症・重症の脂肪肝を患っている患者さんは、食欲不振・疲労・吐き気・嘔吐・腹部膨満・下痢・肝臓痛・左肩と背痛や腫大及びその他の症候が、肝臓肥大については健康診断で発見される場合もあります。また、わずかですが黄疸とクモ状血管腫がある肝臓もあります。異常肝臓機能、トリグリセリドやコレステロール増加は、検体検査で発見することができます。早期診断と迅速な治療は、脂肪肝の進行を効果的に管理することを可能にし、肝臓内の脂肪沈着を色あせさせることも可能です。
体内40系統を計測
人体の微弱な電気信号や電気抵抗をグリップ式センサーで収集、 その値を本体で増幅させ、コンピューター処理を行った上で、 健康・栄養指導に基づいた機器内の標準数値と比較し、 対応する数値をモニターに表示します。
.